在光影流转的当代社会,我们见证了女性在职业、生活舞台上持续绽放,许多女性即使跨越35岁、40岁的门槛,依旧保持着令人赞叹的青春容颜和充沛精力。然而,外表的年轻无法替代一个严峻的生物学现实:卵巢,作为人体内最早启动衰老且速率最快的器官之一,遵循着不可逆转的生物时钟。临床研究与流行病学数据均将35岁定义为女性生育能力的生物学分水岭。科学地认知这一规律,有助于女性在充分知情的基础上,掌握主动权,科学规划个人生育与人生节奏。
1.卵巢储备的生物学衰退规律:从数量到“折棍点”
女性的卵子储备是不可再生的有限资源,其数量变化呈现出独特的生物学轨迹,即“出生即达峰,此后持续消耗,不可逆转”的特点。
(1)储备达峰与快速消耗:在女性胚胎发育至20周时,卵巢内的始基卵泡
数量达到历史峰值,约为600万至700万个。出生时,这一数字锐减至约200万个。直到青春期初潮,可供利用的卵泡仅剩余30万至40万个。
(2)“浪费”性消耗机制:尽管女性一生中仅排卵400至500颗,但每个月
经周期中,约有1000颗卵泡会被募集(启动发育程序)后,最终以闭锁凋亡的形式被淘汰。这是一个持续且不可逆转的生物学损耗过程。
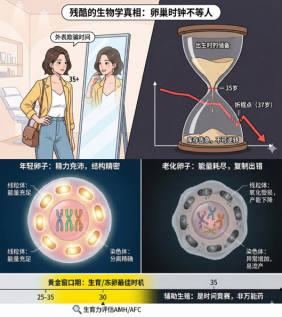
(3)37岁“折棍点”:生育力断崖式下降:35岁之前,卵巢储备量的下降速度相对平缓;然而,35岁之后,衰退曲线的斜率显著增大,消耗速度骤然加快。研究精准揭示,到37岁时,卵泡存量将急
剧锐减至约2.5万个,医学上将这一急转直下的时间点形象地称为“折棍点”,它标志着女性生育能力进入了加速衰退乃至断崖式下降的阶段。
2.35岁后生育力下降的内在机制:数量与质量的双重危机
35岁后生育力的下降,绝不仅仅是卵子数量的减少,更深层次、更具决定性的是卵子质量的系统性下滑。这种质量退化主要体现在以下三个生物学核心方面:
(1)线粒体功能衰退与能量危机:卵子受精、随后的早期胚胎分裂与发育,是一个高耗能的生命过程,所需的大量能量几乎全部由卵细胞内密布的线粒体提供。随着年龄增长,线粒体因长期积累的氧化应激而受损,其产能(三磷酸腺苷,ATP合成)效率显著下降。能量供应不足直接
干扰了卵子在减数分裂过程中的精确操作,导致染色体分离错误的发生率急剧增高,这是高龄生育风险的核心生物学基础。
(2)染色体异常风险的指数级增加:卵子质量下滑最直接的体现,就是染色体非整倍体(异常)率的攀升。数据显示,30岁以下的年轻女性,其卵子中约25%
存在染色体异常;而到了40岁以上的女
性,这一比例则会飙升至惊人的60%至80%。这些带有染色体异常的胚胎,绝大多数会在早期被自然淘汰,在临床上表现为高流产率、胚胎停止发育或胎儿出生缺陷(如唐氏综合征)风险的显著增加。
(3)端粒缩短与细胞老化加速:端粒是位于染色体末端的保护性结构,它们像帽子一样保护遗传物质的完整性。端粒会随着细胞的每一次分裂和个体年龄的增长而自然缩短。端粒缩短到一定极限,会触发DNA损伤反应,进而加速卵母细胞的老化与凋亡过程,推动卵巢衰老时钟的运转。
3.年龄与生育力的客观数据:不可否认的鸿沟
流行病学与生殖医学的客观数据,清晰地描绘了年龄对女性生育能力的巨大影响。
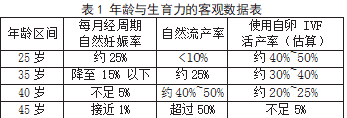
(1)自然妊娠率的急速下滑:从表1可见,女性的自然受孕能力随年龄呈现阶梯式下降。尤其是从35岁到40岁,每月成功受孕的机会从两位数直接跌至个位数,而45岁之后,自然妊娠已属极低概率事件。
(2)流产风险的警示:高龄女性流产率的指数级增加,核心原因在于卵子质量下降导致的胚胎染色体异常率升高。高流产率是卵子质量下降最直观、最痛苦的临床表现。
(3)辅助生殖技术的局限性:试管婴儿(IVF)技术是医学的重大进步,但它并不能解决卵子老化的问题。辅助生殖技术是与时间的赛跑,而非万能的“后悔药”。即使采用最先进的IVF技术,高龄女性使用自己的卵子获得的活产率依然受制于卵子本身的生物学质量:35岁以下女性:使用自卵IVF的活产率可达40%至50%;38岁至40岁女性:活产率降至20%至
25%;42岁及以上女性:活产率已不足5%,成功率极低。这强调了卵子质量才是决定辅助生殖成功率的基石。
4.可干预的外部因素:保护卵巢的微环境
除了不可逆转的年龄因素外,环境暴露和生活方式是影响卵巢健康和卵子质量的可控变量。
(1)警惕环境内分泌干扰物(EDCs):
许多日常接触的化学物质会模拟或干扰人体激素,进而损害卵泡发育。例如双酚A
(BPA)和邻苯二甲酸酯,其广泛存在于塑料制品、化妆品、收据和食物包装中。建议减少使用塑料容器盛装热食或进行微波加热,优先选用玻璃或不锈钢制品。
(2)优化饮食,对抗氧化应激:氧化应激是卵巢微环境受损、卵子老化的重要推手。高糖饮食、高度加工的油炸食品和长期熬夜会产生大量活性氧自由基。因此多摄入富含抗氧化剂的食物,如深色蔬菜、浆果、坚果和深海鱼类(富含Omega-3脂肪酸),有助于保护卵子质量。
(3)杜绝吸烟:烟草中含有的多环芳烃等毒性物质,被证明能够直接损伤卵母细胞。吸烟女性的绝经年龄平均会提前1至4年,生育力衰退更为迅速。
5.科学规划生育力保存:把握“黄金窗口期”
面对卵巢的自然衰老,女性可以采取以下三步科学策略,将生育力管理纳入个
人健康规划:
第一步:量化评估生育力——知己知彼:30岁之后(如有月经不
调、家族早绝经史者,可提前至25岁),应进行一次基础生育力评估。(1)AMH(抗苗勒氏管激素):这是当前最能准确反映卵巢储备量的血清标志物。正常值通常在2.0~6.8ng/mL之间;若检测结果低于1.1ng/mL,则提示卵巢储备功能已经下降。(2)AFC(窦卵泡计数):通过妇科超声(B超)检测卵巢内直径2~10mm的基础卵泡数量。若双侧卵巢AFC总数少于5~7个,提示卵巢储备功能可能不足。
第二步:理性看待生育力保存技术(冻卵/冻胚):生育力保存技术为女性提供了一份“生育保险”,但其效果与年龄息息相关。在35岁前冷
冻20颗高质量卵子,未来实
现活产的概率可高达80%以
上。而40岁之后,由于卵子质量显著下降,冷冻效果也将大打折扣。然而目前我国法规暂不支持单身女性以非医疗目的进行冻卵。对于已婚夫妇,若计划推迟生育且卵巢功能已
开始下降,可考虑冷冻胚胎(胚胎比卵子更耐冷冻,存活率更高)作为备用方案。
第三步:把握25~35岁“黄金生育窗口”:从生物学和医学角度来看,25岁到35岁是女性卵子质量最高、妊娠并发症最少、流产风险最低的“黄金生育窗口期”。有生育计划者,应优先考虑在此窗口期内完成生育任务。暂时不生育者,也应保持高度的卵巢健康意识,积极管理生活方式,避免在面对生育需求时陷入被动。
6.结语:科学是照亮选择的明灯
卵巢衰老是基因预设的生物学程序,是生命体不可避免的规律,无法被完全逆转。然而,科学认知的价值,在于它赋予了女性选择的主动权。了解35岁生物学分水岭的意义,掌握卵子数量与质量变化的内在机制,能够帮助女性打破社会对年龄的盲目定义,基于科学真相,结合个人事业与生活规划,做出最理性、最从容的决策。科学并非焦虑之源,而是照亮人生选择的明灯。愿每一位女性都能通过对生物学时钟的深入理解,从容把握自己的生育节奏与人生规划。